Ihr werdet mit Eurem RTW um 07:15 zu einem Patienten alarmiert welcher heute Nacht durch einen akuten, stechenden und nicht ausstrahlenden Thoraxschmerz aus dem Schlaf erwacht ist. Der Schmerz hat nach einiger Zeit nachgelassen. Das Schmerzereignis wiederholte sich jedoch nochmals in der Nacht sowie vor ca. 10 Minuten sodass er nun den Rettungsdienst alarmierte.
Bei Eintreffen findet Ihr einen 64-jährigen, ansprechbaren und orientierten sowie derzeit wieder schmerzfreien Patienten vor. Anamnesitsch werden sonstige Symptome wie Atemnot, Palpitationen oder Kaltschweißigkeit während der Schmerzereignisse verneint. Es ist ein leichter Bluthochdruck bekannt, der Patient nimmt Metoprolol als Dauermedikation.
Folgende Vitalwerte werden erhoben: HF 55, RR 190/110, AF 16, SpO2 99 %. Ihr schreibt ein EKG welches wie folgt aussieht:
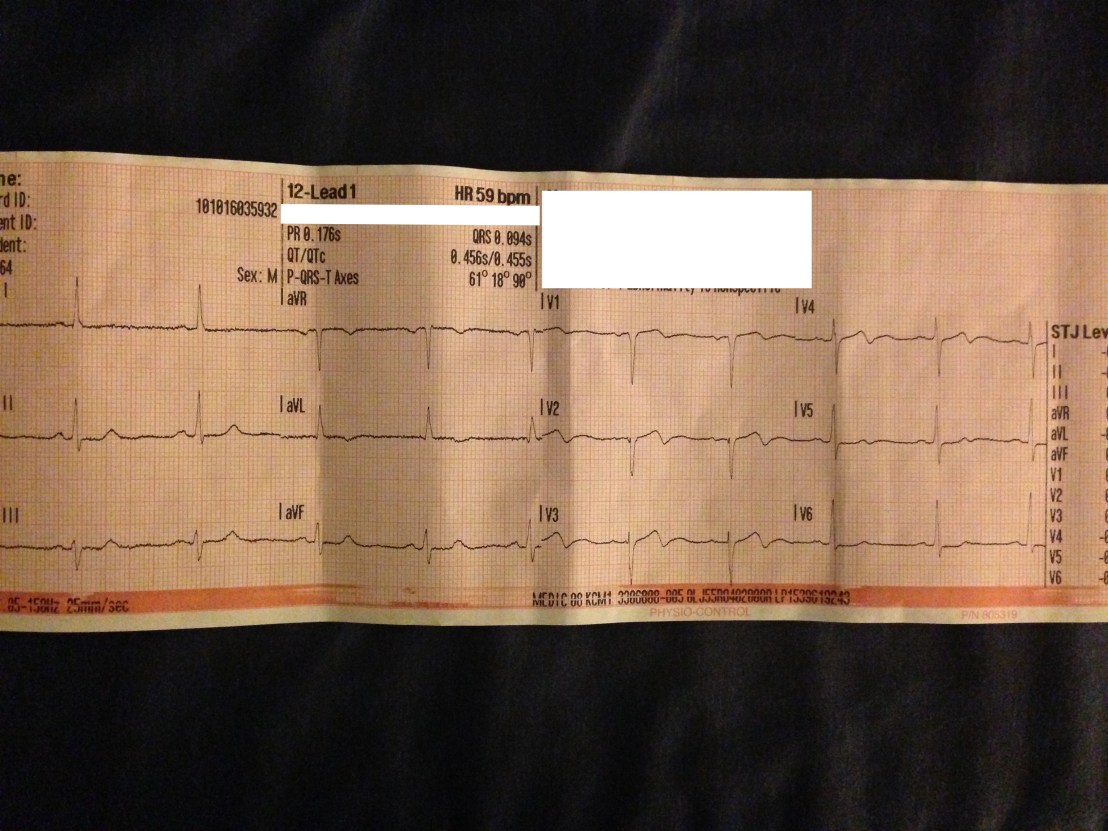
Welche Verdachtsdiagnose/-en würdet Ihr stellen? Wie würdet Ihr weiter vorgehen?
Teilt Eure Meinungen sowie Entscheidungen in der Kommentarfunktion mit…. Die Auflösung folgt in einigen Tagen mittels eines weiteren Posts zu diesem Fall.
Das Fallbeispiel incl. Bildmaterial wurde zur Verfügung gestellt von M. Damm (Medic 1 Seattle / King County).


NSTEMI ACS aufgrund von biphasischem T in V2-V4 (Wellens Syndrom). Ausserdem T-Negativierung in aVL. Man könnte es sogar als STEMI-Äquivalent bezeichnen, je nach Literatur. Auf jeden Fall in ein Zentrum mit PCI transportieren.
LikeLike