Das Meldebild Kindernotfall lässt in der Regel die Pulsfrequenz eines jeden Mitarbeiters im Rettungsdienst etwas nach oben schnellen. Mit einer Häufigkeit von nur etwa 1,5 % des Gesamtaufkommens der Einsätze im Rettungsdienst treten Kindernotfälle Gott sei Dank relativ selten auf. Und nur ein geringer prozentualer Anteil dieser Kindernotfälle ist wirklich lebensbedrohlich. Aber genau diese Seltenheit führt zur Verunsicherung!
Darum ein erster Tip – mit Situationen welche wir selten meistern müssen, müssen wir uns häufiger befassen und diese trainieren!
Kindernotfälle sowie der Umgang mit diesen und dem hierfür benötigten Material stellt eine solche Situation dar. Taylor Christftulli hat in seinem Lifestar Podcast die Zusammenfassung eines Vortrages mit dem Titel „How to not look like an idiot during a pediatric cardiac arrest“ veröffentlicht. Dieser enthält fünf wichtige Tips welche dazu beitragen können sich etwas mehr Sicherheit für solche Einsätze anzueignen; es muss ja hoffentlich nicht gleich die Kinderreanimation sein.
Lifestar Podcast - "How to not look like an idiot during a pediatric cardiac arrest" by Taylor Christfulli
Die Kernaussagen des Podcasts sowie einige eigene Gedanken zu diesem Thema möchte ich Euch hier kurz zusammenfassen.
1.) Richtige Einstellung / Denkweise
- Gedankliche Probeläufe…. Bestimmte Abläufe können und sollten immer wieder außerhalb eines Einsatzes gedanklich durchgespielt werden (Kopfkino). So werden sie verinnerlicht und können unter Stress leichter und sicherer abgerufen werden.
- Bereits im Vorfeld des Einsatzes eine positive Einstellung zum Gelingen des Einsatzes aufbauen; z. B. durch gedankliches Selbstgespräch „ich / wir schaffen das“
- Zielsetzung während des Einsatzablaufes in kleinen Schritten. Multitasking funktioniert in Situationen unter Druck denkbar schlecht bis gar nicht!
- z. B. ich mache rescue breaths
- wenn ich das gemacht habe startest du CPR
- während du ersten Zyklus CPR machst, lege ich den Zugang
- Langsame und leise Kommandos an das Team, eins nach dem anderen – „fast is smooth, smooth is fast“! Keine Überhäufung bei der Aufgabenverteilung. Teile auch Deine Gedanken zu einzelnen Handlungsabläufen mit.
2.) Wisse wo sich welches Material befindet
In der Regel kennt man sich in seinem Notfallkoffer / -Rucksack aus und findet das benötigte Material auch blind. Dies liegt vor allem daran dass wir mit diesem Handwerkszeug täglich mehrmals umgehen. Der Kindernotfallkoffer wird bei weitem nicht so oft benötigt. Ein zügiges Auffinden der einzelnen Materialien ist jedoch immens wichtig. Also beschäftigt Euch in Eurer einsatzfreien Zeit gerne auch mal damit! Und Taylor hat mit seinem Hinweis dass eine Unsicherheit beim Auffinden des Materials auch den Eltern auffällt und nicht gut ankommt schon Recht.
Und nein, es gibt keinen Grund die Eltern des Zimmers zu verweisen. Im Gegenteil; die Anwesenheit ist für die Eltern und evtl. auch für uns wichtig. Selbst in den schlimmsten Fällen. Darauf weisen die aktuellen Guidelines sowie auch die ein oder andere Arbeit hin.
Families in Critical Care: O´Connell et al; CE Article: Family Presence During Trauma Resuscitation: Family Members’ Attitudes, Behaviors, and Experiences. American Journal of Critical Care May 2017 26:229-239; doi:10.4037/ajcc2017503
3.) Nutze und kenne die Nutzweise von pädiatrischen Refernzsystemen
Man kann nicht verlangen dass alle Medikamentendosierungen und Größen für benötigtes Material für diese Patientengruppe im Schlaf abrufbar sind. Allerdings kann man verlangen dass man ein für diesen Bereich zur Verfügung stehendes Referenzsystem vorhält und dieses auch benutzt. Dieses wiederum setzt voraus dass man sich damit beschäftigt und auch weiß wie es anzuwenden ist. Eine Fehlanwendung, z. B. durch falsches Positionieren eines Maßbandes kann zu erheblichen Fehldosierungen führen! Es stehen verschiedenste Referenzsysteme zur Verfügung; hier ein par Beispiele:
Auch für das Smartphone gibt es das ein oder andere ganz brauchbare App welches in solch einem Fall herangezogen werden kann.

Therapeutic Intranasal Drug Delivery - Needleless treatment options for medical problems (http://www.intranasal.net)
Dosierkarte "Intranasale Medikamentenapplikation" vie Paediatreff.de
4.) Habe einen Plan zur Verabreichung geringer Dosierungen
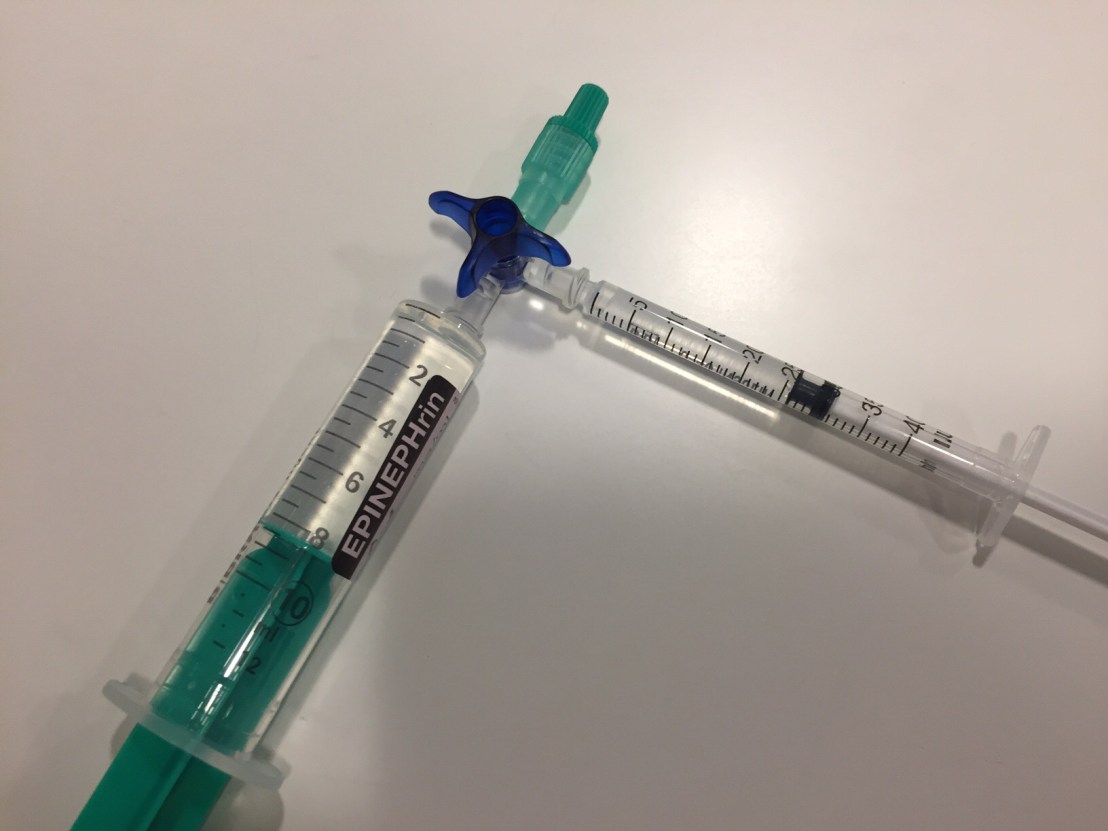
Die auch heute in der Notfallmedizin leider oft noch allzu häufig anzutreffende Methode der Medikamentenverabreichung „eine Ampulle passt schon“ hat weder etwas bei den Erwachsenen und schon gar nichts bei Kindernotfällen zu suchen! Hier sollte man sich vorher Gedanken darüber machen wie man geringe Dosierungen und Volumina verabreichen kann. Auf jeden Fall sollte sich in der Spritze welche an den Patienten angeschlossen wird immer nur das befinden was auch verabreicht werden soll. Viel zu groß ist sonst die Gefahr dass man aus Versehen die komplette Spritze in den Patienten entleert und somit eine Überdosierung herbeiführt. Am besten eignen sich Insulin- oder Heparinspritzen um kleinste Mengen genau zu dosieren. Man bedenke dass man z. B. bei einem 5 kg schweren Kind bei einer Reanimation 0,05 mg Adrenalin benötigt. Das wären 0,5 ml einer 1:10000 Lösung. Das Abziehen einer Lösung aus einer 10ml oder 20ml Spritze in eine Insulin- oder Heparinspritze mittels Dreiwegehahn scheint sinnvoll (Achtung: diese Aufziehvorrichtung niemals an den Patienten anschließen!). Immer nur soviel in eine an den Patienten geführte Spritze aufziehen wie wirklich mit einer Dosis verabreicht werden soll.
5.) Denke immer in Bezug auf die mögliche Ursache
Wie auch bei Erwachsenen sollte man auch bei Kindern die Therapie immer in Bezug auf eine evtl. auslösende Ursache abstimmen. Wenn wir beim Thema Reanimation bleiben, so dürfte klar sein dass die meisten Herz-Kreislauf Stillstände bei Kindern eine hypoxische Ursache haben und somit den Leitlinien gerecht mit einer Beatmung begonnen wird. Aber auch bei Kindern kann evtl. schon bei Eintreffen durch Sicht oder erste Befragung eine andere Ursache ausgemacht werden; z. B. bekanntes Herzleiden (Rhythmusstörungen), Anaphylaxie oder Trauma. Der Ablauf der Maßnahem würde sich hierdurch zum Teil erheblich ändern.
6.) Kindernotfallkurse
Wie oben schon erwähnt, befasse Dich frühzeitig und öfter mit Themen und Situationen welche nicht alltäglich sind. Hierzu eigenen sich auch die Teilnahme und Wiederholung von Kindernotfallkursen. Angebote hierzu sind mannigfaltig; hier ein par Beispiele:
Fast alle werden auch in Deutschland angeboten.


In Sachen Applikationswege sollte gerade im pädiatrischen Bereich die Möglichkeit der rektalen Gabe von Medikamenten (z.B. über einen gekürzten und mit Gleitmittel versehenden Absaugkatheter) nicht verschwiegen werden.
LikeLike
An welche Notfallmedikamente hätten Sie in Bezug auf diesen Applikationsweg gedacht?
LikeLike