Ihr kommt mit Eurem Team zu einer 28-jährigen Patientin welche Ihr bewußtlos und nach kurzem Check reanimationspflichtig vorfindet. Sie ist offensichtlich schwanger und der Fundus befindet sich nach Tastprüfung ein gutes Stück über dem Bauchnabel. Eine denkbar schlechte Ausgangsposition für Mutter und Kind; warum (1)?
- erhöhter Sauerstoffbedarf
- Zwerchfellhochstand / verringerte Compliance (Lunge u. ges. Thorax)
- erhöhtes Risiko der Regurgitation u. Aspiration
- Rückenlage verringert venösen Rückstrom und somit kardiale Füllung
Prinzipiell steht das Wohl der Mutter bei solch einem Ereignis im Vordergrund. Alleine schon deshalb weil ohne vernünftige Zirkulation und Oxygenierung der Mutter eine Versorgung des Fetus nicht gewährleistet werden kann. Die Herstellung und/oder Aufrechterhaltung einer solch notwendigen Zirkulation und Oxygenierung im mütterlichen Kreislauf gestaltet sich jedoch aus den o. g. Gründen ab der ca. 20. SSW extrem schwierig. In dieser Zeit steht der Fundus in etwa auf Bauchnabelhöhe. Ab etwa der 24. SSW gilt der Fetus unter besten Bedingungen und Voraussetzungen als „überlebensfähig“; der Fundus steht in dieser Zeit ca . 3- 4 cm überhalb des Bauchnabels (2).
Neben dem schnellen Erkennen und wenn möglich Beheben der evtl. Ursachen (4Hs und HITS) kann mit dem Heranziehen der Fruchtblase auf die linke Seite durch einen Helfer evtl. eine Entlastung d. V. cava erreicht werden (3). Eine leichte Linksseitenlage scheint wegen der daraus resultierenden Einschränkung der Wirksamkeit einer CPR nicht sinnvoll.
Eine frühzeitige, auch präklinische „resuscitative hysterotomy“ (Notkaiserschnitt) kann die Überlebenschance der Mutter erhöhen. In einer von Sharon et al erstellten Arbeit war die Hysterotomy in 37 % der dokumentierten und untersuchten Fälle erfolg- und hilfreich; in keinem Fall von Nachteil. Eine hierdurch verbesserte Überlebenschance des Kindes scheint nur bei in-hospital cardiac arrest vorhanden zu sein (4). Die ist wohl den keineswegs optimalen Bedingungen und Teamzusammensetzungen außerhalb der Klinik geschuldet. Neonatologisches Fachpersonal ist hier leider auch in solchen Fällen seltenste zur Verfügung. Trotzdem ist frühzeitig an eine Nachforderung bzgl. Personal und Material zu denken (call for help!). Es handelt sich um zwei Patienten.
In den gängigen Guidelines wird geraten die Entscheidung zur „resuscitative hysterotomy“ binnen vier Minuten nach Kreislaufstillstand zu treffen und dann sofort und zügig durchzuführen da die Erfolgsaussichten dann am besten sind (3). Andere raten dies unverzüglich vorzunehmen da mit jeder Minute die Erfolgsaussichten schwinden (5).
Gegenüber dem normalerweise horizontal geführten Schnitt bei einer Sectio wird in diesem Fall der Schnitt vertikal von der Fundushöhe aus bis zum Beginn der Symphyse nach unten geführt. Nach Durchtrennen der Haut, des Fettgewebes sowie der Muskelschicht wird die Fruchtblase vorsichtig eröffnet und der Fetus entnommen. Es erfolgt ein sofortiges Klemmen und Durchtrennen der Nabelschnur sowie eine Versorgung des Kindes durch ein zweites Team. Nach Tamponade der Sectio Wunde wird die mütterliche Reanimation fortgesetzt.
Auch hier ist natürlich wie bei allen anderen hier vorgestellten sehr invasiven aber auch lebensrettenden Maßnahmen ein intensives Training sowie vor allem auch die kognitive Überwindung zur Durchführung erforderlich. Sie sollte auch nur dann ergriffen werden wenn Aussicht auf Erfolg der CPR besteht.
Video Sim Training Sydney HEMS:
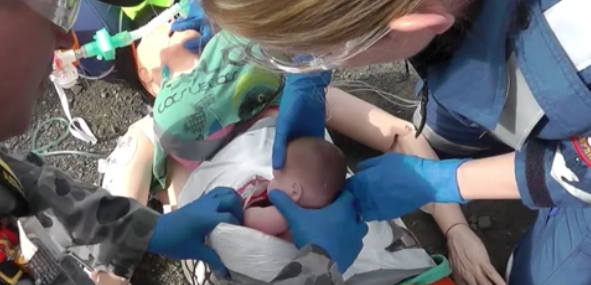

Edinburgh Emergency Medicine: Resuscitative Hysterotomy Sim – Make your own
(1) Morris, S., & Stacey, M. (2003). Resuscitation in pregnancy. BMJ : British Medical Journal, 327(7426), 1277–1279.
(2) Campbell, T. A., & Sanson, T. G. (2009). Cardiac arrest and pregnancy. Journal of Emergencies, Trauma and Shock, 2(1), 34–42. http://doi.org/10.4103/0974-2700.43586
(3) Truhlář, A., Deakin, C., Soar, J. et al. Kreislaufstillstand in besonderen Situationen – Kapitel 4 der Leitlinien zur Reanimation 2015 des European Resuscitation Council. Notfall Rettungsmed (2015) 18: 833. doi:10.1007/s10049-015-0096-7
(4) Maternal cardiac arrest and perimortem caesarean delivery: Evidence or expert-based? Einav, Sharon et al. Resuscitation , Volume 83 , Issue 10 , 1191 – 1200
(5) Benson, M. D., Padovano, A., Bourjeily, G., & Zhou, Y. (2016). Maternal collapse: Challenging the four-minute rule. EBioMedicine, 6, 253–257. http://doi.org/10.1016/j.ebiom.2016.02.042


5 Gedanken zu „Lebensretter Teil III: „resuscitative hysterotomy““